 TEL
TEL 救急医療
救急医療

脳神経外科
お知らせ
- 休診代診[クリニック]4月より、宮﨑 敬大 による、毎週 火曜日、毎週 木曜日 の脊椎脊髄外来を開始いたします。
- 休診代診[クリニック]4月より、宮﨑 敬大 による、毎週 水曜日 午後 の診察を開始いたします。
- 休診代診[クリニック]4月より、平山 亮太 による、毎週 木曜日 午後 の診察を開始いたします。
- 休診代診[クリニック]4月より、伊藤 翔太 による、毎週 木曜日 午後 の診察を開始いたします。
- 休診代診[クリニック]3月末で、伊藤 翔太 による、毎週 火曜日、水曜日 の診察は終了となります。
休診・代診情報
| 場所 | 日付 | 曜日 | 種 別 | 担当 | 備考 |
|---|---|---|---|---|---|
| 附属クリニック | 2026/05/29 | 金 | 休診 | 市川 尚己 | |
| 附属クリニック | 2026/06/18 | 木 | 休診 | 水野 正喜 | |
| 附属クリニック | 2026/06/19 | 金 | 休診 | 市川 尚己 | |
| 附属クリニック | 2026/07/09 | 木 | 休診 | 水野 正喜 | |
| 附属クリニック | 2026/07/09 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/07/09 | 木 | 休診 | 宮﨑 敬大 | |
| 附属クリニック | 2026/07/10 | 金 | 休診 | 市川 尚己 | |
| 附属クリニック | 2026/07/23 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/08/06 | 木 | 休診 | 伊藤 翔太 | |
| 附属クリニック | 2026/08/07 | 金 | その他 | 市川 尚己 | 当日は10時から診察を行います。 |
| 附属クリニック | 2026/08/12 | 水 | 休診 | 宮﨑 敬大 | |
| 附属クリニック | 2026/08/21 | 金 | その他 | 市川 尚己 | 当日は10時から診察を行います。 |
| 附属クリニック | 2026/08/27 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/10/15 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/10/20 | 火 | 休診 | 水野 正喜 | |
| 附属クリニック | 2026/10/21 | 水 | 休診 | 宮﨑 敬大 | |
| 附属クリニック | 2026/10/22 | 木 | 休診 | 水野 正喜 | |
| 附属クリニック | 2026/10/22 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/11/12 | 木 | 休診 | 水野 正喜 | |
| 附属クリニック | 2026/11/12 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2026/11/19 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2027/02/25 | 木 | 休診 | 芝 真人 | |
| 附属クリニック | 2027/03/18 | 木 | 休診 | 芝 真人 |
概要
患者さんへメッセージ
脳卒中、脊髄損傷などの超急性期治療から病気を未然に防ぐための脳ドックまで、安心、安全で質の高い医療を提供し地域の基幹病院として、皆様の健康増進と社会復帰に努めます。生命には限りがあります。人生を有意義に、長く送れるように私たちは奉仕してまいります。脳卒中は治療開始までの時間が鍵です。一刻も早く救急車で受診してください。
「片方の手足や顔半分の麻痺・しびれ」「呂律がまわらない、言葉がでない、他人の言う事が理解できない」「力ははいるが、ふらふらして立てない、歩けない」「片方の目がみえない、物が二つにみえる、視野の半分がかける」「経験したことのない激しい頭痛」これらが突然起こった場合は脳卒中の症状です。私たちは24時間、365日いつでも診断・治療を行います。「首・肩・腰の痛み」「手足のしびれ・力が入りにくい」「長く歩けない」で困っている、また「治療をうけているが改善しない」方は症状を我慢せずに早めに受診してください。脊椎脊髄末梢神経疾患に対して専門医が低侵襲外科治療で対応します。現在症状はないが、「脳が心配」「脳卒中が心配」「認知症が心配」な方はお気軽に脳ドックを受診してください。皆さんと協力して病気を未然に防ぎます。
主な疾患
脳血管障害
破裂脳動脈瘤(くも膜下出血)・未破裂脳動脈瘤、脳動静脈奇形・硬膜動静脈奇形、海綿状血管奇形、もやもや病、脳内出血、脳梗塞(超急性期を含む)、頚部内頚動脈狭窄症など
脊椎・脊髄・末梢神経疾患
頭蓋頚椎移行部疾患(環軸椎亜脱臼、キアリ奇形など)、頚椎症、頚椎椎間板ヘルニア、後縦靱帯骨化症、黄色靱帯骨化症、胸椎症、腰部脊柱管狭窄症、腰椎椎間板ヘルニア、腰椎すべり症、脊髄腫瘍、転移性脊椎腫瘍、末梢神経障害(手根管症候群、足根管症候群など)
脳腫瘍
髄膜腫、神経鞘腫、神経膠腫、転移性脳腫瘍、悪性リンパ腫など
機能的疾患
パーキンソン病、不随意運動、難治性疼痛、顔面痙攣、三叉神経痛など
頭部外傷、脊椎・脊髄外傷:
急性硬膜外血腫、急性硬膜下血腫、脳挫傷、慢性硬膜下血腫、頭蓋骨骨折、脊椎・脊髄損傷など
認知症
水頭症など
その他
髄膜炎、脳炎、脳膿瘍など
診療内容
脳卒中センター
2001年脳卒中センターを開設、2014年SCU(脳卒中集中治療室)を併設。脳卒中チームが24時間・365日対応で救急患者さんの受け入れを行っています。
脳動脈瘤・もやもや病につきましては特殊外来も行っていますので、「脳動脈瘤・もやもや病外来」のページもご覧ください。
未破裂脳動脈瘤
脳ドックや頭痛・めまいなどの検査のため頭部MRIが撮影され、未破裂脳動脈瘤が発見されることがあります。脳動脈瘤は脳の血管にできた瘤(こぶ)で、破れるとくも膜下出血という怖い病気を引き起こしますが、まだ破れていない状態のものを未破裂脳動脈瘤といいます。「破れるとくも膜下出血になる」と聞くと、何だか恐ろしい爆弾みたいなものを持っているようなイメージを持つかもしれませんが、一般的には未破裂脳動脈瘤が破れる可能性は低い(1年間に破れる確率は平均で約1%です)ことが分かっておりますので、未破裂脳動脈瘤が見つかったからといっていたずらに心配する必要はありません。例えば形が整っている3mm程度の小さいものが破れることは極めて稀です。逆に形が不整なものや、大きくなる傾向にあるもの、すでに大きいものは破れる確率が高くなります。
破れる確率が低いと考えられる小さい動脈瘤はまず「経過観察」をお勧めすることが多く、血圧が高い方や喫煙・飲酒をしている方には生活習慣の改善や治療をして頂き、脳動脈瘤に関しては定期的に検査を行って瘤の形や大きさに変化がないかをチェックします。生涯のどこかで破れてしまう可能性が少し高いと考えられる動脈瘤に対しては、患者さんの活動レベルや年齢等も考慮しますが、動脈瘤に対する治療をお勧めしております。動脈瘤の治療は大きく分けて2種類あり、「開頭手術」と「血管内治療」があります。
脳動脈瘤の部位・大きさ・形態や患者さんの年齢・全身状態などにより、どちらの治療が適しているかが変わってきますので、当科では必要な検査を行ったうえで、脳神経外科専門医・日本脳卒中の外科学会技術指導医・日本脳神経血管内治療学会専門医による合同カンファレンスを行い、その患者さんに最もお勧めすることのできる治療方針を提示しております。またセカンドオピニオンにも対応しており、当科への治療相談や他院への紹介にも応じますので、お気軽にご相談下さい
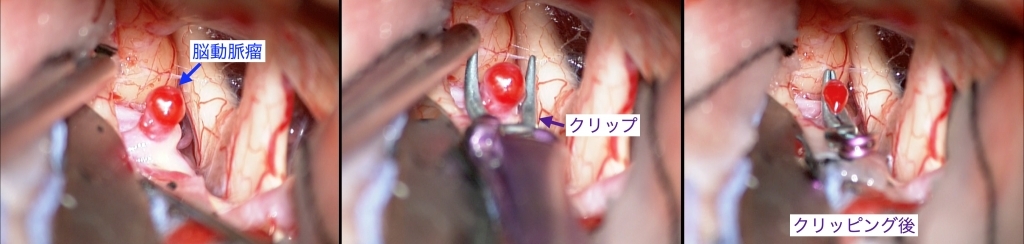
くも膜下出血
脳動脈瘤が破裂すると、くも膜下出血という重篤な疾患を引き起こします。患者さんの病状、部位、瘤の大きさなどを十分に検討し、脳動脈瘤の再破裂を防ぐために「脳動脈瘤ネックリッピング術」または「脳動脈瘤コイル塞栓術」を早期に行います。術後はSCUで集中管理を行い、くも膜下出血に続発する脳血管れん縮、水頭症、脳浮腫などの病態に迅速に対応できるようにしています。くも膜下出血治療の新薬であるクラゾセンタンを中心とした新しい管理法を早期から導入しており、治療成績の向上に努めています。
急性期脳梗塞
救急車搬入後短時間で診察、造影CT、MRIなどを行い、「経静脈的血栓溶解療法(tPA静注療法)」、カテーテルを用いた「機械的血栓回収術」にて可及的早期の血流再開を図る院内のシステムを構築しています。SCUでリハビリテーション含めた急性期治療を行います。
血管奇形
症状、部位、大きさなど十分に検討し高精度手術用顕微鏡、運動誘発電位(MEP)、顕微鏡下血管撮影(ICG)を用いより安全に脳動静脈奇形摘出術、脳動静脈奇形塞栓術、硬膜動静脈瘻離断術、海綿状血管奇形摘出術など行います。
もやもや病
もやもや病は脳の血管が細くなり、脳の血液不足が起こる病気です。このため脳梗塞や脳出血を起こしやすくなり、手足の麻痺、言語障害などの後遺症の原因になります。しかし現在のところはっきりした原因は解明されていません。もやもや病の患者さんで脳の血液不足による症状がある方や過去に脳出血を起こした方は、将来の脳卒中を予防するために「頭蓋外・頭蓋内バイパス術」が有効とされています。一方で症状が全くなく偶然発見されたもやもや病患者さんでは血圧管理などを行いながら定期的にMRIなどを撮影して経過観察することもあります。手術の要否にかかわらず長期にわたって専門的にフォローアップすることが必要な疾患です。もやもや病につきましては特殊外来も行っておりますので、「脳動脈瘤・もやもや病外来」のページもご覧ください。
脳内出血
手術が必要な大きな出血の場合、「開頭血腫除去術」の他、神経内視鏡を使用した低侵襲治療である「内視鏡下脳内血腫除去術」も行っています。
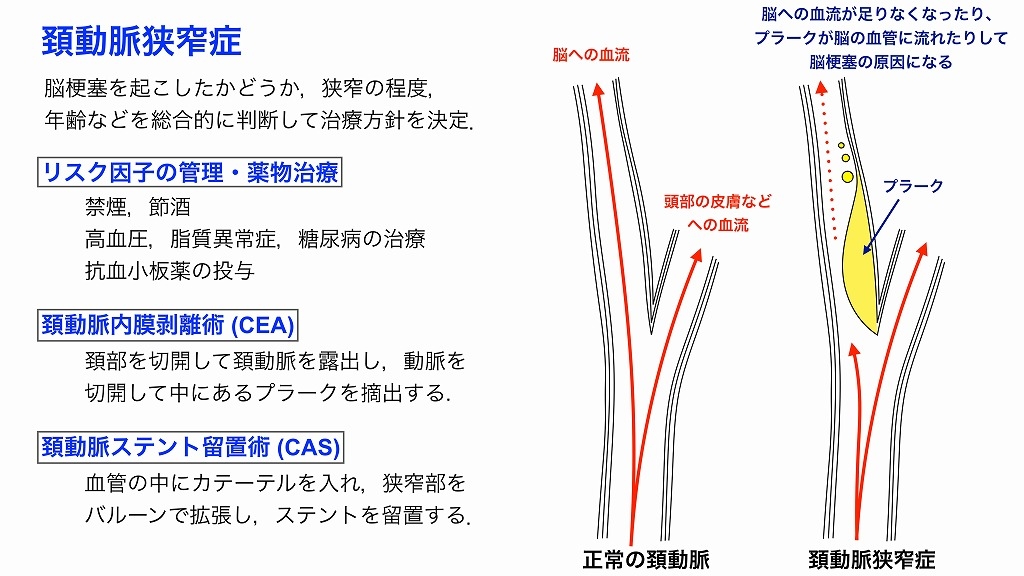
頚動脈狭窄症
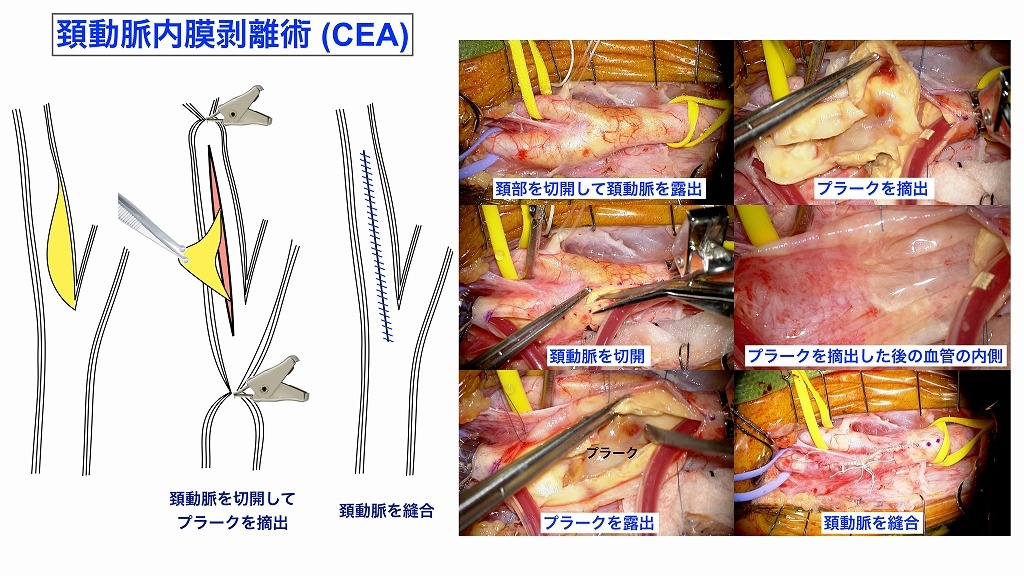
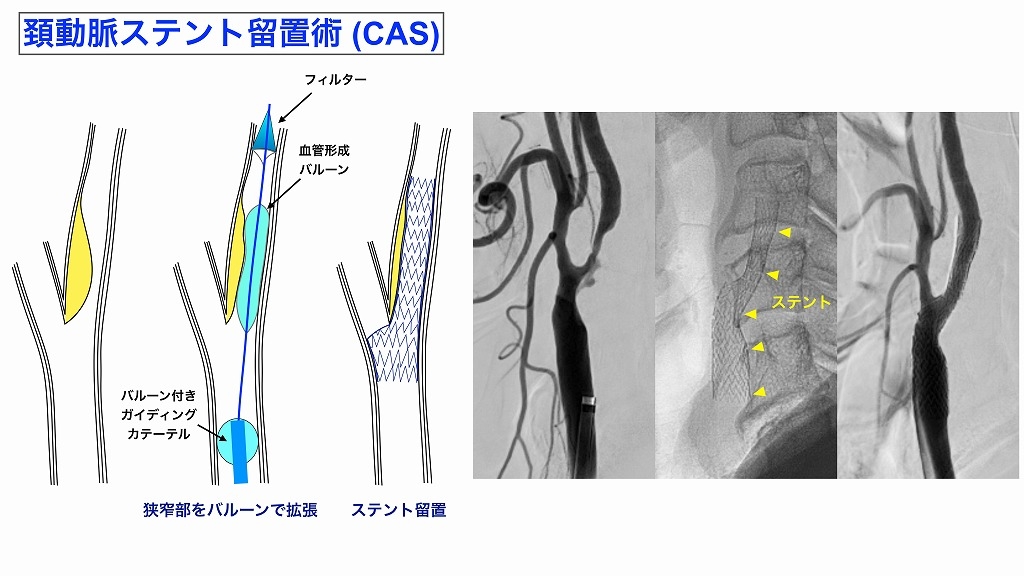
症状、脳血流検査、脳血管撮影などを十分に検討し、血行再建術の適応と判断されたら、「頚動脈内膜剥離術(CEA)」または「頚動脈ステント留置術(CAS)」を行います。
内頚動脈閉塞症、中大脳動脈閉塞症など
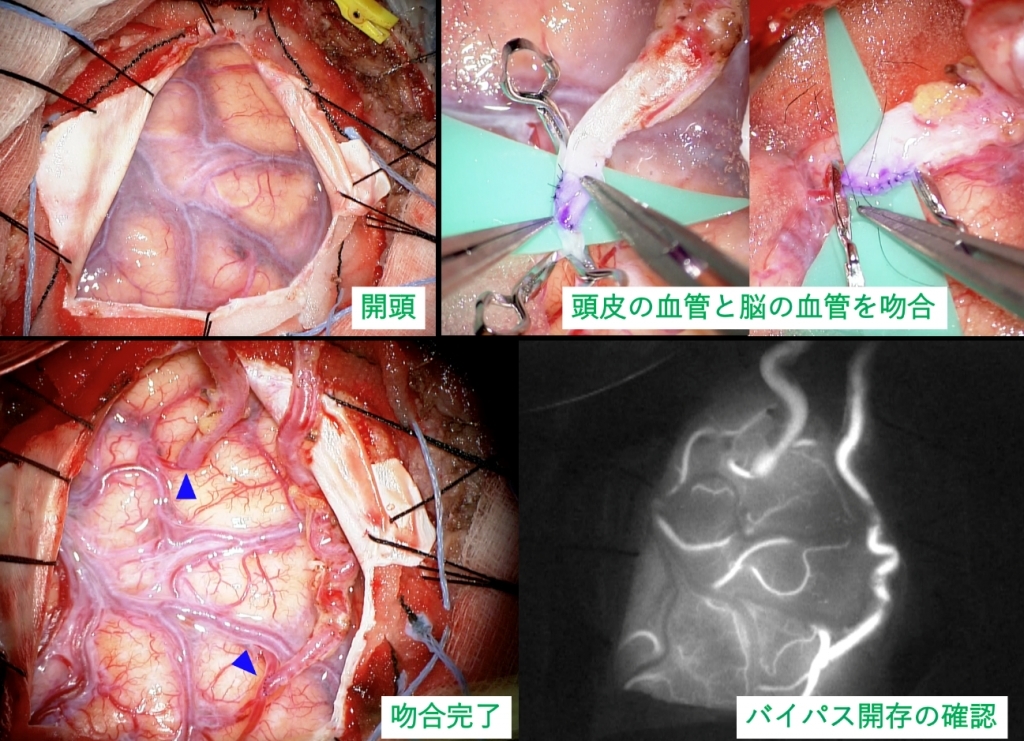
症状、脳血流検査、脳血管撮影などを十分に検討し、血行再建術の適応と判断されたら、「頭蓋外・頭蓋内バイパス術」を行います。全身麻酔のもと開頭を行い、顕微鏡を使って頭皮の血管と脳の血管とを極細の糸で縫い合わせてバイパスを作り、脳の血流を改善させます。
脊椎・脊髄センター
2017年脊椎・脊髄センター開設。
頚椎から腰仙椎までの変性疾患、外傷、腫瘍などの脊椎疾患を幅広く診療しており、また脊椎疾患と似た症状を呈する末梢神経疾患の治療も行っております。特に治療において、組織侵襲を少なくする低侵襲治療を基本理念に、高精度顕微鏡や脊椎内視鏡を用いての治療を行っております。また、腰椎椎間板ヘルニアには、局所麻酔下でのヘルニコア注入や経皮的髄核摘出などの先端治療も行っています。
てんかんセンター
薬剤抵抗性てんかんに対しては、原則として外科治療を考慮することが推奨されております。外科治療の適応は、適切な2種類以上の抗てんかん薬による治療が行われているにも関わらず、発作が一定期間抑制されず日常生活に支障をきたしている状態が前提となります。小児では反復するてんかん発作が精神運動発達に及ぼす影響を考慮し、知的発達症や退行を防ぐためにより早期の外科的介入が求められます。 一人ひとり異なる発作に対して、長時間ビデオ脳波モニタリング、MRI、核医学検査(SPECT, PET)、神経心理検査など、様々な検査を重ねて入念に適応を検討し手術を選択しています。 当てんかんセンターでは、下記手術の対応が可能です。
選択的扁桃体海馬切除術 前部側頭葉切除術
海馬硬化症による内側側頭葉てんかんが主な対象となります。この対象の場合、手術に よって約80%の症例で発作消失が見込めます。
新皮質てんかんに対する手術
海馬以外の新皮質領域に発生するてんかんを新皮質てんかんと呼びます。原因には、限
局性皮質異形成、脳腫瘍、血管奇形、瘢痕病変、脳奇形など多岐にわたります。原因とな
っている病変に応じて、皮質・病巣切除や脳葉切除、さらに範囲が広い場合には、後方離
断術などが選択されます。機能野の同定目的に頭蓋内電極留置による脳機能マッピングを
行うことがあります。
器質病変を認めないてんかんに対する手術
術前の画像検査で明瞭なてんかん原性病変が認められない場合があります。多くの場合
、頭蓋内電極留置による検査を行い、切除術の適応が検討されます。
脳梁離断術
緩和的外科治療のひとつです。すべての発作が消失する割合は10〜20%ですが、転倒す
る発作に対する効果が高く、50〜80%の発作抑制率が報告されています。切除可能なてん
かん焦点を同定できない発作や全般発作が適応とされ、症候群分類ではWest症候群や
Lennox-Gastaut症候群が適応となり得ます。
大脳半球離断術
広汎なてんかん原性病変を含む一側大脳半球を、対側の大脳半球から完全に離断する手
術法です。70〜80%の症例で発作消失が期待できます。
片側巨脳症、半球性の皮質形成異常、Rasmussen症候群、Sturge-Weber症候群、片麻痺
を伴う孔脳症などが適応となります。
迷走神経刺激療法(VNS)
緩和的外科治療のひとつで、開頭手術は行わず、左頚部と左腋窩に電気刺激装置を植え
込み、迷走神経を電気刺激することでてんかん発作を減少・軽減する治療法です。VNSに
より2年後までに発作は平均50〜60%減少し、発作消失は約5%に認められます。副次効果
として、覚醒度の上昇、記憶機能の改善、自覚的・他覚的な情動改善効果など、様々な形
でのQOL改善が報告されています。
機能的脳神経外科
パーキンソン病、不随意運動、難治性疼痛に対して脳神経内科と連携しDBS(脳深部刺激療法)など行います。顔面痙攣、三叉神経痛に対してはMVD(神経血管減圧術)を行います。
片方の顔がピクピクけいれんする「顔面けいれん」、片方の顔面が痛んで生活に支障をきたす「三叉神経痛(さんさしんけいつう)」で薬物治療などにより十分な効果が得られない場合には「神経血管減圧術(MVD)を行います。顔のけいれんや痛みでお困りの際は脳神経外科にご相談ください。
脳腫瘍
原発性脳腫瘍
各種術前検査を十分に検討し、手術中はナビゲーションシステム、運動誘発電位(MEP)、感覚誘発電位(SEP)顕微鏡下血管撮影(ICG)顕微鏡下腫瘍蛍光撮影(5-ALA)など駆使し神経機能を温存する安全な摘出術を行います。
*神経膠腫などついては三重大学脳神経外科と密に連携し治療を行います。
転移性脳腫瘍
各診療科ならびに塩川病院三重ガンマーナイフセンターと連携し治療を行います。
悪性リンパ腫
当院血液内科と連携し治療を行います。
頭部外傷、脊椎・脊髄外傷
救急医療として、24時間対応しています。
水頭症
水頭症は様々な原因で起こりますが、その中でも「特発性正常圧水頭症(iNPH)」は、歩行障害(歩きにくくなる)・認知症(もの忘れ)・尿失禁(おしっこが間に合わない)などの症状が出る病気で、「治療で改善できる認知症」としても注目されています。これらの症状が加齢にともなう症状に似ているため、歳のせいだからと見逃され、治療の恩恵を受ける患者さんが少ないのが現状です。iNPHは早めに治療することにより、症状の改善が期待できますので、上記のような病気のサインを見逃さず、少しでも思い当たることがあれば、脳神経外科にご相談ください。iNPHが疑われる患者さんには、腰から細い針を刺して髄液を抜く髄液排除試験を行って水頭症の評価を行い、適応があれば「脳室腹腔短絡術(VPシャント)」や「腰椎くも膜下腔腹腔短絡術(LPシャント)」などの手術を行います。また「非交通性水頭症」というタイプの水頭症には神経内視鏡を使用した低侵襲治療である「第三脳室底開窓術」も行っています。
診療実績
※表を横にスクロールしてご覧ください。
| 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | |
|---|---|---|---|---|---|---|---|
| 脳神経外科 手術総数 |
328 | 397 | 407 | 395 | 400 | 391 | 358 |
| 脳腫瘍の 直達手術 |
13 | 8 | 13 | 15 | 6 | 15 | 14 |
| 脳動脈瘤、 脳・脊髄動静脈奇形 の直達手術 |
30 | 33 | 26 | 28 | 23 | 18 | 28 |
| 脊椎・脊椎疾患 の直達手術 |
126 | 188 | 198 | 168 | 191 | 181 | 171 |
| 血管内手術 | 54 | 44 | 34 | 39 | 35 | 17 | 36 |

施設認定
日本脳神経外科学会専門医認定制度による指定訓練場所
日本脳卒中学会専門医認定制度による研修教育病院
医師紹介
荒木 朋浩

-
役職
理事長 院長 脳卒中センター長
-
主な専攻分野
脳血管外科、神経血管減圧、 脳外科一般
-
所属学会・資格等
日本脳神経外科学会専門医・指導医・評議員、日本脳卒中学会専門医・指導医・評議員、日本頭痛学会専門医・指導医、日本脳卒中の外科学会技術指導医、日本定位・機能神経外科学会機能的定位脳手術技術認定医、日本脳神経外科救急学会評議員・PNLSインストラクター、日本臨床シミュレーション機構ISLS認定コーディネーター、三重大阪脳血管障害治療研究会世話人、三重脳卒中連携研究会幹事、東海くも膜下出血研究会幹事、三重県警察医、AMAT隊員、三重県災害医療コーディネーター、MNC脳神経セミナー世話人、三重大学医学部臨床教授、三重大学医学部脳神経外科非常勤講師
-
ひとこと
私は鈴鹿・亀山地区の脳卒中の予防、診断、治療などに力を注いでおります。
当院では脳卒中に関してストロークケアユニットを有する脳卒中センターを開設しております。
各種検査、治療室は24時間365日稼働できる体制で、脳梗塞に対する超急性期血栓溶解・血栓回収術、出血性脳卒中に対する開頭手術、血管内手術にも十分対応できます。
治療成績については積極的に学会発表を行い、他施設の評価を受け、一人でも多くの患者さんが少しでも軽い障害ですむように精進しております。
予防としては、鈴鹿市、亀山市で脳卒中市民講座を行い、啓蒙活動を行うとともに脳ドックも行い早期発見にも努めております。
脳ドックについては日本脳ドック学会認定施設となっております。
今後、鈴鹿亀山地区が脳卒中対策の理想的な都市となるよう、より一層努力してまいります。
脳血管障害、脊椎・脊髄疾患、DBSなどの機能外科を中心に地域医療に貢献していく所存です。
令和3年度に三重県でもてんかんに対する外科的治療が可能な施設となります。
水野 正喜

-
役職
脊椎・脊髄センター長
-
主な専攻分野
脊椎・脊髄の治療、末梢神経障害の外科治療、神経外科一般
-
所属学会・資格等
日本脳神経外科学会機関誌査読委員・指導医・専門医、日本脊髄外科学会理事・指導医・認定医・専門医・学術委員長、脊椎・脊髄外科専門医、日本脊椎脊髄病学会専門医、日本脊髄障害医学会評議員、中部脊髄外科ワークショップ世話人、房総脊椎脊髄手術手技研究会世話人、近畿脊髄外科研究会学術評議員、Summer Forum for Practical Spinal Surgery 世話人、低侵襲内視鏡脊髄神経外科研究会世話人、末梢神経の外科研究会世話人、三重大学医学部脊髄末梢神経低侵襲外科教授
-
ひとこと
当院に脊椎・脊髄センターを開設しております。
私は脳神経外科医でありますが、脊髄、脊椎、末梢神経の治療を専門分野としております。
脳神経外科は、日本では脳外科と省略されますが、世界的には”神経外科”と呼ばれ、脳以外の脊髄神経の治療も行う分野です。
本邦では、近日中に脳神経外科、整形外科の脊椎脊髄専門医が統一され、合同の脊椎脊髄専門医が誕生します。
当院では、これに先駆けて、整形外科、脳神経外科、リハビリテーション科などの垣根をこえて、痛みやしびれ、運動障害のある患者さんの診療にあたっていきます。
以上、よろしくお願いします。
芝 真人

-
役職
部長
-
主な専攻分野
脳血管障害、脳神経外科全般
-
所属学会・資格等
日本脳神経外科学会専門医・指導医、日本脳卒中の外科学会技術指導医、日本脳卒中学会専門医・指導医、日本脳神経血管内治療学会専門医、日本神経内視鏡学会技術認定医、ITB実施医、日本正常圧水頭症学会
-
ひとこと
脳血管障害・脳卒中を専門としておりますが、脳腫瘍、脊椎脊髄疾患、水頭症など脳神経外科疾患であれば全般的に対応できるよう日々知識や技術の習得・アップデートに努めています。病変を直接治療する「直達手術」の他、カテーテルを使用する「脳血管内治療」、内視鏡を使用する「神経内視鏡治療」などの低侵襲治療も行っており、いつも複数の選択肢からベストと思われる治療法を患者さんに提示しています。脳動脈瘤・もやもや病につきましては特殊外来も行っていますので、「脳動脈瘤・もやもや病外来」のページもご覧ください。
市川 尚己

-
役職
副部長
-
主な専攻分野
てんかん外科
-
所属学会・資格等
日本脳神経外科学会専門医・指導医、日本てんかん学会専門医、日本脳卒中学会認定脳卒中専門医、脳血栓回収療法実施医、迷走神経刺激療法(VNS)資格認定医、日本定位機能神経外科学会機能的定位脳手術技術認定医
-
ひとこと
てんかんの診断から薬物療法、てんかんの術前評価、てんかん外科治療まで、包括的てんかん治療を行ってまいります。
てんかんについてのお困りのことがあればご相談ください。
宮﨑 敬大

-
役職
医長
-
主な専攻分野
脊椎脊髄疾患、脳神経外科一般
-
所属学会・資格等
日本脳神経外科学会 専門医・指導医、日本脊髄外科学会 認定医、椎脊髄外科専門医、脳血栓回収療法実施医
-
ひとこと
主に脊髄・脊椎疾患の治療を専門としております。痛みやしびれ、運動障害などでお困りの患者さんに寄り添い、一人一人に最適な治療を提供出来ればと考えております。どうぞよろしくお願い致します。
平山 亮太

-
役職
医員
-
主な専攻分野
脳神経外科
-
ひとこと
2026年4月より赴任いたしました。患者様とご家族一人ひとりの思いに寄り添い、安心して治療を受けていただけるよう、丁寧でわかりやすい説明と誠実な診療を心がけてまいります。
外来担当医表
附属クリニック
※表を横にスクロールしてご覧ください。
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 午前 | 初診・再診 | 市川 | 芝 | 市川 | ||
| 宮崎 | ||||||
| 再診 | 芝 (予約のみ) |
水野 (予約のみ) |
水野 (予約のみ) |
|||
| 特殊外来 | 脊椎脊髄外来 水野/宮﨑 (予約のみ) |
脊椎脊髄外来 水野/宮﨑 (予約のみ) |
||||
| 午後 | 初診・再診 | 芝 | 宮﨑 (受付15:00まで) |
平山 |
||
| 水野 (再診予約のみ) |
伊藤 (再診予約のみ) |
|||||
| 特殊外来 | 脳動脈瘤・もやもや病外来 芝 (予約のみ) |
てんかん外来 市川(予約のみ) |
||||
鈴鹿回生病院
※表を横にスクロールしてご覧ください。
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 午前 | 紹介・再診 | 荒木 (予約のみ) |
荒木 診察9:30~ |
|||
| 頭痛外来 | 荒木 (予約のみ) |
|||||
| 午後 | 紹介・再診 | 荒木 | 荒木 | |||
| 脳血管専門外来 | 荒木 (予約のみ) |
|||||
診療科・部門
-
診療時間のご案内
平日午前診/9:00〜12:00
午後診/14:00〜17:00休診日土・日・祝日
※泌尿器科、救急患者の受入れ、紹介状を持参される場合に一部の診療科は
鈴鹿回生病院で診察を行っています。 -
面会時間のご案内
感染防止対策として入院患者さんの
面会を中止しておりましたが、
面会を再開いたします。
引き続き、院内感染防止のため
ご理解ご協力をお願い申し上げます。
詳細はこちらからご確認ください。

